Люмбалгия
Лечение люмбалгии в Ростове-на-Дону
Врачи нашего центра имеют многолетний опыт лечения дорсопатий различного генеза. Люмбалгия — (от лат. lumbus — поясница, algos – боль) — острая боль (прострел) в нижней части спины (пояснице) возникающий при физическом напряжении или неловком движении туловища независимо от причин её возникновения и характера проявления.
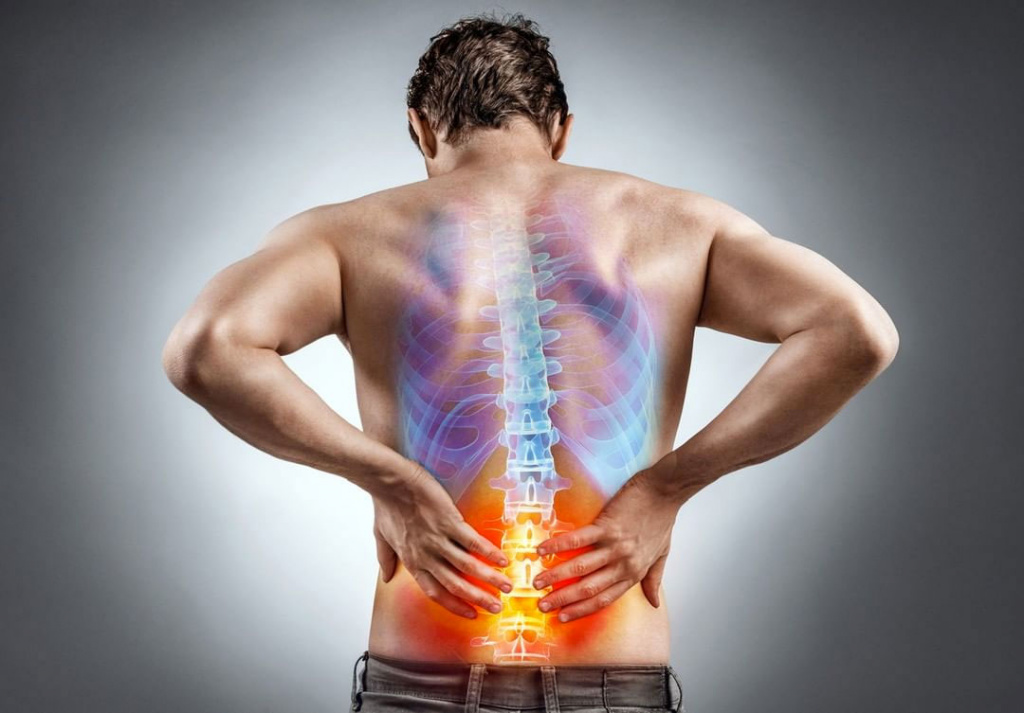
Патогенез:
Раздражение рецепторов в пораженной области (сегменте) позвоночника (при механическом воздействии, воспалении, отеке) является причиной боли, рефлекторных реакций и прежде всего тонического напряжения мышц поясничной области. Возникает, как правило, в момент интенсивной физической нагрузки или после нее, провоцируется перегреванием (с потливостью) и последующим охлаждением.
Характер внезапно появляющейся резкой боли в пояснице — рвущий, пульсирующий, прокалывающий, простреливающий.
Субъективно болевые ощущения локализуются глубоко в мышцах, связках, костях.
Во время приступа больной становится беспомощным, застывает в вынужденной позе, любая попытка движения усиливает боль, развивается спазм мышц поясничной области.

|

|
|
С чего начать? Так как люмбалгия может быть симптомом различных заболеваний, для точной постановки диагноза, а главное – выявления причин и подбора правильного лечения необходимо обратиться к травматологу-ортопеду, неврологу, вертебрологу . |
Какие исследования могут понадобиться? Инструментальные: • Рентгенография • МРТ • Компьютерная томография • УЗИ Лабораторные: • клинический анализ крови; • общий анализ мочи |
• Основной и очень характерный симптом – острая боль в пояснице, которая может распространяться на всю зону иннервации корешка. Боль часто возникает после переохлаждения, подъема тяжести, неловкого поворота туловища. Ограничение движения, даже вдоха и выдоха .
Причины:
• застарелые травмы (последствия переломов и повреждений связок);
• остеохондроз, дегенеративные изменения позвонков, грыжи, протрузии пояснично-крестцового отдела
• наследственные заболевания
• аномалии развития (незаращение дуги, люмбализация, сакрализация, тропизм суставных отростков и др.), вызывающие нестабильность позвоночника;
• ревматоидное поражение (особенно при распространенном остеохондрозе);
• аутоиммунные нарушения (появления аутоантител в межпозвонковых дисках при коллагенозе);
• опухоли
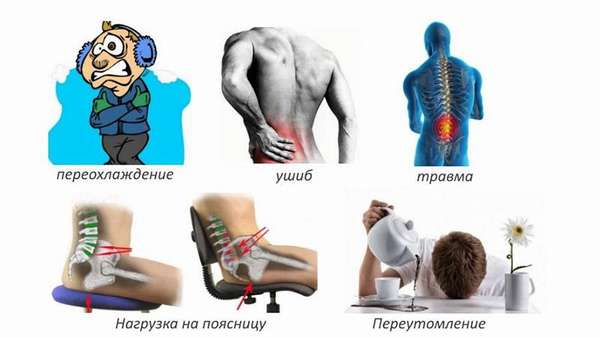
Провоцирующие факторы:
• резкий поворот туловища
• инфекционный процесс
• лишний вес
• чрезмерная физическая нагрузка
• неправильное поднятие тяжестей
• интенсивные занятия спортом
• переохлаждение
Очевидно, что диагностика и лечение люмбалгии требует дифференцированного подхода и совместных усилий как специалистов разного профиля – врача терапевта, невролога, травматолога-ортопеда, вертебролога, нефролога, алголога, диетолога, так и самого пациента.
Лечение люмбалгии, собственно, является частью комплексной терапии той патологии позвоночника, которая вызвала соответствующую симптоматику и заключается в устранении болевого синдрома и нарушений функции спинномозговых корешков, снятия рефлекторного мышечного спазма, предупреждения прогресса дистрофических изменений в структурах поясничного отдела позвоночника. Складывается из немедикаментозного, медикаментозного и хирургического.
Немедикаментозная терапия люмбалгии является обязательным условием достижения стойкой ремиссии заболевания.
• ограничение нагрузки, иногда постельный режим
• исключение тепловых процедур и массажа в период обострения
• соблюдение специального ортопедического режима, направленного на разгрузку пояснично-крестцового отдела позвоночника
• вытяжение
• ортезирование (бандажи, корсеты)
• коррекция питания (нормализация ИМТ, ограничение продуктов, усиливающих отеки, снижение соли )
• отказ от курения и злоупотребления алкоголем
Физиолечение:
• скэнар-терапия
• лазеротерапия
• магнитотерапия
• электрофорез с новокаином
• фонофорез с гидрокортизоном
• мануальная терапия
• ударно-волновая терапия
• ЛФК под контролем врача
Санаторно-курортное лечение:
• радоновые ванны,
• сероводородные ванны,
• хвойно-солевые ванны.
Медикаментозная терапия
В период обострения консервативное лечение направлено на снижение болевого синдрома: лечебные паравертебральные блокады с глюкокортикостероидами, лидокаином, новокаином; анальгетики; НПВС; противоотёчная терапия; миорелаксанты; седативные препараты.
Вне обострения терапия направлена на улучшение питания межпозвонковых дисков и прилегающих тканей – витаминотерапия, венотоники, корректоры метаболизма хрящевой ткани.
Хирургическое лечение:
В тяжелых случаях, при неэффективности консервативного лечения, длительности заболевания, приводящего к нарушению трудоспособности, и верификации компрессионного синдрома показано оперативное лечение – вертебропластика.
Это серьезное оперативное вмешательство, требующее объединения усилий хирурга, вертебролога, нейрохирурга, травматолога.
Наша клиника специализируется на проблемах, связанных с заболеваниями опорно-двигательного аппарата. Врачи, работающие в нашем центре, имеют многолетний опыт лечения суставов, как оперативным, так, главным образом, безоперативным путем. Мы вернем здоровье Вашим суставам.

